肺动脉高压怎么样治疗?
肺动脉高压怎么样治疗
病友症状说明(主要症状、发病时间):
生下来12天发现的
曾经治疗情况和效果:
想柯大夫帮您解决什么问题:
化验、检查结果:
窒间隔
-
回答1
我们邀请临床执业医师解答上述提问,您可以进行追问或是评价
-

杨娟 主治医师
北京丰台广济中西医结合医院
其他
儿科
-
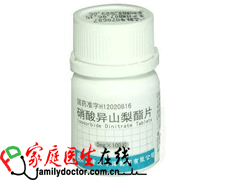
病因治疗 除少数原发性肺动脉高压外,绝大多数肺动脉高压均属于继发性,在肺动脉高压早期原发病治愈后肺动脉高压是可逆的,在晚期,原发病控制后肺动脉高压则相应下降,如copd应积极控制感染,用支气管扩张药物,排痰引流,改善通气;肺血栓栓塞应采用抗凝治疗;肺结缔组织病或胶原病应采用皮质激素治疗;二尖瓣病可行瓣膜置换或瓣膜扩张术;间隔缺损或动脉导管未闭行缺损修补或导管结扎切断缝合术,积极纠正心力衰竭等都是治疗肺动脉高压的关键。
2011-12-05 16:32
-
-
回答2
我们邀请临床执业医师解答上述提问,您可以进行追问或是评价
-

谷印亮 医师
家庭医生在线合作医院
其他
理疗科
-
肺动脉高压是指各种原因所引起的肺动脉压力持久性增高,超过正常最高值时即为肺动脉高压.正常情况下,肺动脉压力在安静时为2.4~4.0/0.8~1.6千帕(18~30/6~12毫米汞柱),平均压力为1.7~2.3千帕(13~17毫米汞柱).当肺动脉收缩压超过4.O千帕(30毫米汞柱),舒张压超过2.0千帕(15毫米汞柱)或平均压高于2.7千帕(20毫米汞柱)时称为肺动脉高压.肺动脉高压早期常无明显自觉症状,有时虽然肺动脉高压已引起右心室肥厚及慢性高压性肺源性心脏病,但症状并不一定显著,而多在20~40岁间才逐渐出现气急,乏力,呼吸困难或有咯血,心悸,声音嘶哑等症状.由于心排血量降低,可有四肢寒冷,脉搏细小,周围性紫绀,心绞痛,晕厥等,紫绀在早期常不严重,但在有右至左分流的情况下却可出现显著的紫绀.体格检查根据肺动脉高压的程度,原发病的性质和心脏的代偿情况等而有不同的表现,主要有心浊音界向左侧扩大,胸骨左下缘可们及抬举性搏动,肺动脉瓣区第二心音增强并分裂,有收缩期喷射性杂音和相对性肺动脉瓣关闭不全的舒张期吹风样杂音,颈静脉处可见大的心房收缩波.出现右心衰竭时,有颈静脉怒张,肝肿大,腹水,水肿等,胸骨左下缘常听到相对性三尖瓣关闭不全的收缩期吹风样杂音和舒张期奔马律,可有第四心音.病情案例这是一种极度恶性的疾病,七成多患者是年轻人几乎每个人都知道癌症愈后差,但没人知道肺动脉高压是一种极度恶性疾病,其愈后是灾难性的,可以说,这种病就是心血管疾病中的癌症.肺动脉高压分为原发性(或特发性)和继发性两类.其中原发性肺动脉高压是肺动脉的内皮肿瘤,相当于内皮细胞恶变后快速在肺动脉血管腔中生长并长满,所有静脉血因此都被肺动脉挡在一侧.如无正确治疗,患者很快会死于难以纠正的右心衰竭.肺动脉高压患者75%病人死于诊断后的5年内,症状出现后平均生存期为1.9年;有右心衰表现者,平均生存时间小于1年.随着治疗手段的进步,患者生存时间在逐年增加.及时早期诊断治疗可使20%病人的病情稳定,甚至痊愈.这种疾病平均发病年龄是36岁,75%患者集中于20~40岁年龄段,还有15%患者年龄在20岁以下,几岁的孩子也会发病.这是一种极易被误诊的疾病,临床应提高警惕肺动脉高压临床少见,临床症状缺乏特异性,如果接诊医师对肺动脉高压的诊断程序不清楚,不熟悉肺动脉高压的分类,易误诊为一般心脏病或者哮喘.北京阜外医院曾统计1996年~2005年接诊的各类肺动脉高压患者8520例,发现患者初诊误诊率高达94%.如临床医师注意到X线胸片有右心室肥大,肺动脉段突出而不能以常见的慢性阻塞性肺病,风心病,先心病,冠心病等疾病解释,即应想到本病可能,这时应进行超声心动图,心导管等检查检测肺动脉压力,并作有关系列检查.这是一种能够治疗的疾病,但目前尚无特效治愈方法被诊断为肺动脉高压的患者,经常会在临床医师那里得到这样的信息:这个病没法治,回家好好生活吧.即使在很多大医院,医师们仍然根深蒂固地认为:这是不治之症.其实,这是相当陈旧的观念.在上世纪90年代以前,医学界对这种疾病确实缺少治疗手段.但此后一些新的药物陆续被研发出来,患者5年或10年平均生存率可提高数倍.药物之外,近几年基因治疗,活体肺移植,房间隔造瘘等新疗法也不断出现,也就是说,对于肺动脉高压,现在已经有了多种治疗手段.但是,目前肺动脉高压没有特效治愈方法.治疗目标是延迟或者阻止病程进展,如果可能则诱导疾病逆转.这是一种治疗费用极为昂贵的疾病,患者急需帮助几乎所有肺动脉高压患者都会产生疑惑:倾家荡产换5年生命,值吗?一些临床医生也认为该病治疗价值不大.这种疾病治疗费用非常昂贵.在西方,患者每月的药物费用约为3000美元,但一些国家这些费用通常由社会福利部门建立的罕见病基金承担.在中国,估计每位患者每月需要2万元药物费用.
2011-12-06 00:21
-